现状
二线及后线治疗可能是肝癌领域最强烈的未满足临床需求。 尽管肝癌的指南对二线治疗做了一些推荐,例如卫健委和 CSCO 指南都推荐一些抗血管生成靶向治疗(瑞戈非尼、阿帕替尼和雷莫西尤单抗)和 PD-1 抗体(帕博利珠单抗、替雷利珠单抗和卡瑞利珠单抗)作为二线治疗。但这些药物都是基于索拉非尼(少部分是含铂化疗)治疗失败的患者开发的,但目前晚期肝癌的一线标准治疗已经升级成了靶向联合免疫治疗。目前一线优选治疗在国内有 T+A 方案(阿替利珠单抗+贝伐珠单抗)、双达方案(信迪利单抗+贝伐珠单抗)、双艾方案(卡瑞利珠单抗+阿帕替尼),还有临床常用的可乐组合(帕博利珠单抗+仑伐替尼)或者仑伐替尼联合其他 PD-1 抗体,很少有患者在接受索拉非尼作为一线治疗,因此二线治疗也需要相应更新。一方面,一线治疗接受过 PD-1/PD-L1 抗体联合靶向治疗的患者,二线更换另一个 PD-1 抗体,有效的可能性很低。另一方面,一线靶向治疗用过贝伐珠单抗、阿帕替尼或者仑伐替尼,而不是索拉非尼的患者,再换那些二线靶向治疗,有效的可能性也有很大疑问。 因此,一定程度上可以说临床患者的需求已经走到了指南前面,肝癌的二线治疗需要重新讨论。 去年,我曾经写过一篇日志,讨论了肝癌一线和二线系统治疗的推荐。因为篇幅关系、当时临床数据较少、临床经验有限等原因,没有展开讨论。随着靶向联合免疫治疗在肝癌一线治疗的广泛应用,治疗失败的患者累积越来越多,综合了跟多位同行的讨论,这里专门写一篇日志来详细讨论这个问题,希望能给患者提供一些帮助。
指南怎么说
卫健委《原发性肝癌诊疗指南(2024 年版)》在正文中这么推荐:

ASCO 的肝癌系统治疗指南 推荐选择与前线治疗作用机制不同的药物,而不仅仅是不同的药物。这种说法更加精确一些,例如,不同的 PD-1/PD-L1 抗体算是不同的药物,但机制却相同。

临床考虑
因为缺少确切有效的二线治疗,因此,在选择二线和后线治疗时,需要考虑的因素会更多一些:
- 原发性耐药还是继发性耐药。 一般认为,治疗后短时间内(常常是 2 个月左右)就出现肿瘤进展,被认为是原发性耐药,这种情况建议尽早更换方案。如果是继发性耐药(即治疗后肿瘤至少稳定过一段时间),原方案可以考虑持续使用,在原方案基础上做一些调整。
- 是否寡进展。 如果原有病灶控制尚可,只是出现了少数病灶的进展,可以考虑不更换系统治疗方案,适当增加消融、肝动脉化疗栓塞(TACE)或放疗等方式处理新发病灶或增大的病灶。
- TACE 治疗抵抗的重新考虑。 国内的晚期肝癌患者常常接受过多次 TACE 或 肝动脉灌注化疗(HAIC),一线治疗失败的患者往往也 TACE 治疗抵抗了。但 TACE 治疗抵抗的病例,在疾病进展过程中,如果血供重新建立,并且距离上次 TACE 治疗已经有数月或更长,可以考虑增加 TACE 或 HAIC,以增加局部控制(按需治疗模式)。根据血供的情况也可以灵活选择 TACE 或 HAIC。
- 肿瘤学以外的因素。
- 患者的耐受性。在前线治疗时,临床医生要充分保护患者的肝功能。因为肝功能一旦失代偿,能不能逆转可能得靠运气;如果不能逆转,就会失去了后线治疗机会。
- 患者的经济承受能力也是非常重要的考量,特别是尝试未获批肝癌适应症的药物,治疗昂贵、无医保覆盖、有效性不确定,需要与患者及家属充分沟通。
如何去做?
对应于上述的临床考虑,二线及后线可以选择调整系统治疗方案和适当增加局部治疗。
调整系统治疗方案
因为缺少对照研究的数据,目前只能基于有限的临床数据、药物作用机制以及个人和同行的经验做出推荐。一般靶向联合免疫治疗进展后,无非就是更换靶向药、更换免疫治疗,或者两者都换掉。如果从已经获批肝癌适应症的药物来更换的话,靶向治疗的机制存在较大差别,可以做更换;而免疫治疗只有 PD-1/PD-L1 抗体获批,他们之间作用机制相似,更换的价值较小。
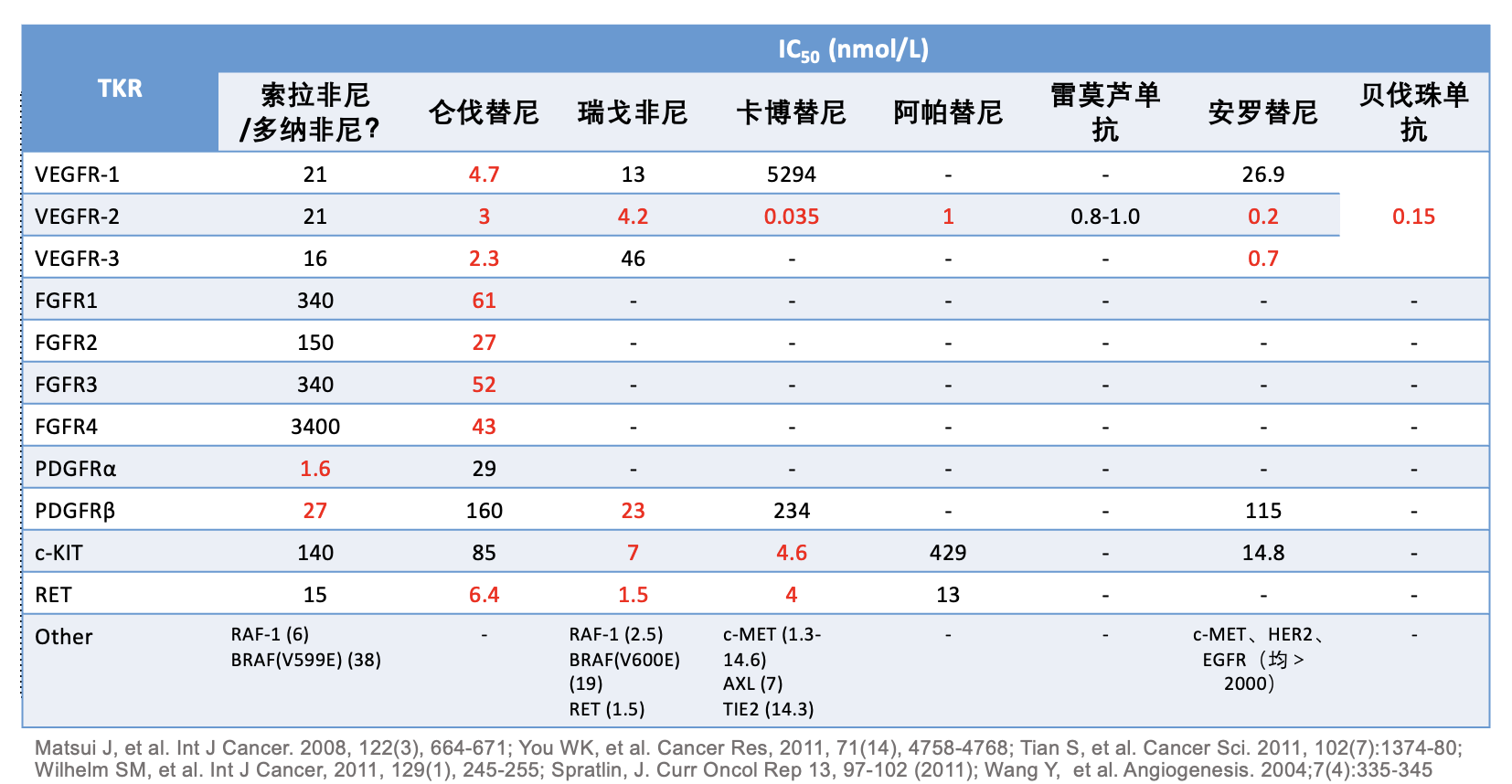
调整系统治疗方案的一般原则:
- 含贝伐珠单抗的治疗方案进展之后,可以考虑使用 TKI 来替换贝伐珠单抗,其中仑伐替尼是首选。 但不建议反过来更换,即不建议 TKI 治疗失败的患者更换成贝伐珠单抗,除非是 TKI 不能耐受的情况。同样基于作用机理的不同,阿帕替尼或者安罗替尼进展后也可以考虑更换成仑伐替尼。
- 如果没有特别禁忌,PD-1/PD-L1 抗体的使用建议延续至后线。 这样的做法有一些证据级别比较低的数据支持,即免疫治疗的跨线使用目前还缺少确切依据,还需要等待 IMbrave251 等研究的结果来回答。
- 仑伐替尼联合 PD-1 抗体进展之后,考虑将免疫治疗升级成双免疫治疗。 仑伐替尼更联合 PD-1 抗体治疗进展后,可以考虑仑伐替尼更换为瑞戈非尼或者阿帕替尼。这种方案更换符合医保报销政策,但可惜很难见过换药后治疗缓解的案例。因此,这时需要考虑尝试更换免疫治疗,甚至使用一些未获批肝癌适应症的药物,包括 PD-1 抗体联合伊匹木单抗(CTLA-4 抗体),也可以考虑尝试双免疫治疗,例如卡度尼利单抗(PD-1/CTLA-4 双特异性抗体)或 QL1706 (CTLA4 和 PD-1 组合抗体)等。二线使用 PD-1 抗体联合伊匹木单抗治疗的有效性并不高,目前多项小型研究报道的 ORR 都在20%左右,但考虑到免疫治疗一旦有效,往往会长期获益,因此仍然值得尝试。关于双免疫治疗用于二线治疗的考虑,可以参考这篇文章的讨论。
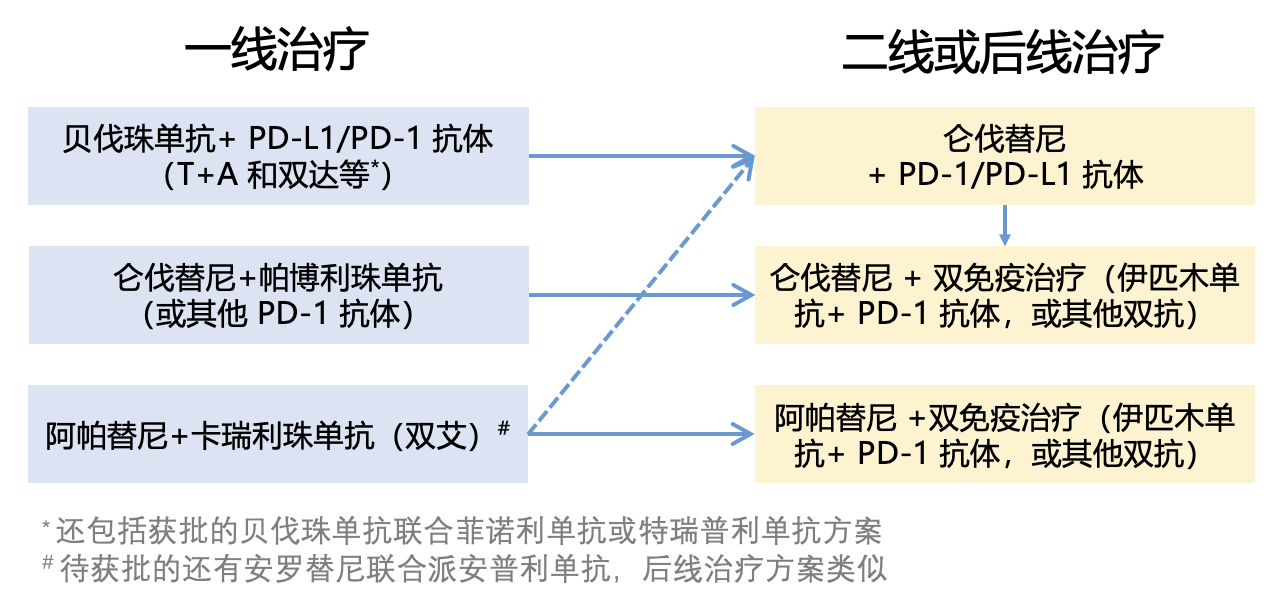
- 后线更换免疫治疗时需要将靶向治疗延续至后线。 上述更换免疫治疗的方案中,因为人群中存在较高比例的患者对免疫治疗抵抗,如果靶向联合免疫治疗直接更换成双免疫治疗,可能会有 40% 的患者面临再次疾病进展的风险。因此,如果患者可以耐受靶向治疗并且不是原发性耐药,建议还是将靶向治疗延续至后线,使用靶向联合双免疫治疗的方案。 这样一来,二线及后线的系统治疗形成了这样的推荐:
局部治疗的选择
联合增加按需的局部治疗仍然值得推荐。 对于有症状的骨转移或少数病灶的肺转移,放疗一般是常规。国内的肝癌患者往往肝内肿瘤经历了多次的局部治疗(TACE 或 HAIC),如果已经确定了是血管内介入治疗抵抗,也可以选择外放射治疗,不必反复尝试介入从而导致肝功能受损。此外,原病灶在系统治疗后完全坏死的情况下,新出现的病灶甚至可以手术切除或消融治疗。部分病人可能不一定是治疗耐药,而只是新发癌变。
加入临床试验
加入临床试验是接受在研新药的一种途径。目前也有不少适合于后线治疗患者的临床试验在国内开展。例如我们中心有针对 TIM3 及 PPARα 的免疫治疗;针对 GPC3 的 CAR-T 细胞治疗和 ADC 药物;针对乙肝表面抗原及甲胎蛋白的 TCR-T 细胞治疗;还有新的泛靶点的靶向治疗。此外,靶向 FGF19/FGFR4 通路的 ABSK-011 的初期数据也不错。患者在就诊时也可以跟医生讨论临床试验,以寻求新的机会。
总结
肝癌二线及后线治疗的选择是非常个体化的事情,需要充分评估前线治疗反应和耐受性,考虑肿瘤进展特征,结合患者自身的情况,帮助患者选择最有希望的二线治疗。
致谢: 本文的构思和书写受到了多位同行和朋友观点的启发,这里不一一致谢。
